Les tendinites du coude
QU’EST-CE QU’UNE EPICONDYLITE ?
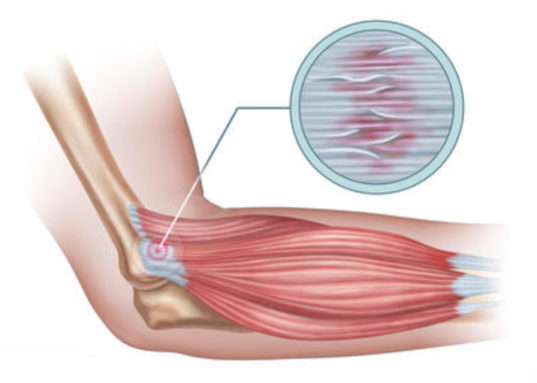
C’est une pathologie fréquente qui correspond à des douleurs de la région latérale du coude d’évolution souvent chronique.
• Où se situe l’épicondylite ?
C’est une lésion des tendons dits “épicondyliens” qui représentent le point d’attache au coude des muscles extenseurs du poignet et des doigts. La structure la plus souvent lésée correspond à l’insertion du 2ème tendon radial ou ECRB (court extenseur radial du carpe).
• Comment survient l’épicondylite ?
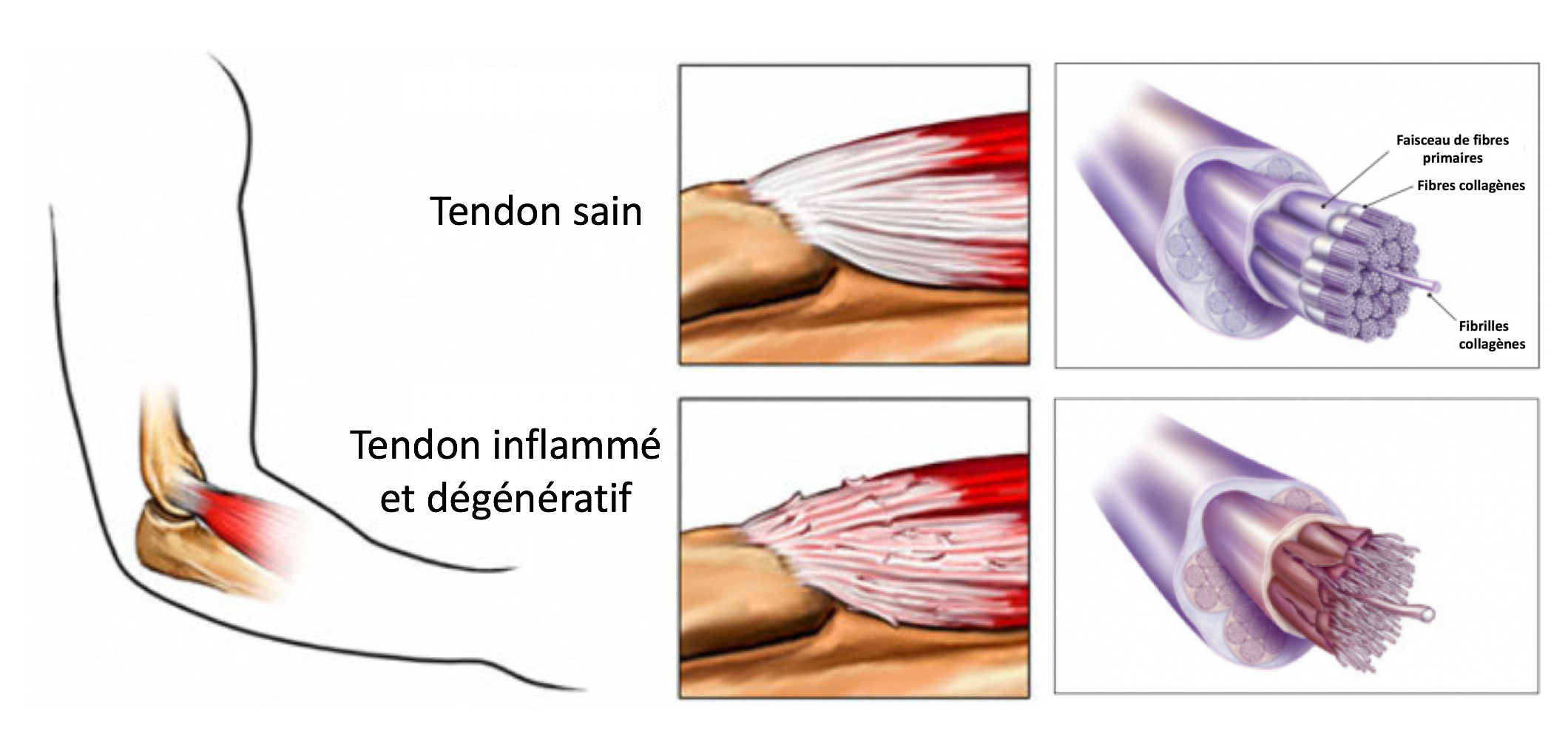
Il s’agit d’une pathologie de surmenage tendineux qui entraîne des microruptures principalement dans le court extenseur radial du carpe. L’épisode peut rester isolé et la cicatrisation se faire, ou au contraire l’évolution pourra se faire vers la chronicité et entrer dans le cycle de la “tendinose”.
Les facteurs favorisant cette évolution vers la chronicité sont un traitement inadéquat, la poursuite des facteurs microtraumatiques, mais aussi le tabagisme qui perturbe l’oxygénation des tissus et les possibilités de cicatrisation spontanée.
• Quelles activités peuvent créer une épicondylite ?
- – Des activités sportives sont classiquement évoquées, notamment la pratique du tennis : “tennis elbow” (coude du joueur de tennis), qui représente 5 à 10% des épicondylites, mais aussi des activités de loisir comme le jardinage et le bricolage.
- – Mais les activités professionnelles représentent le principal facteur de risque : 35 à 65%. C’est la répétition du geste, le travail en force, les positions extrêmes du coude, l’utilisation d’engins à vibrations et surtout la durée d’exposition au travail ainsi que le temps de récupération insuffisant qui sont nocifs. Cette pathologie est d’ailleurs inscrite au tableau des maladies professionnelles.
• Comment se manifeste l’épicondylite ?
L’installation des douleurs est le plus souvent rapide, sur quelques semaines à la suite d’une activité surmenant les tendons du coude. Elles sont situées à la face externe du coude et irradient souvent jusqu’au poignet ; elles sont plutôt déclenchées par le mouvement (gestes répétés, mouvements d’extension du coude et de torsion du poignet comme ouvrir une porte) mais peuvent être continues au stade aigu, parfois même nocturnes.
L’évolution se fera le plus souvent vers la résolution spontanée en 9 à 12 mois.
QUELLE EST LA PRISE EN CHARGE D’UNE EPICONDYLITE ?
La prise en charge initiale se fera en général par votre médecin traitant ; le diagnostic repose sur des tests cliniques simples, avant tout une douleur élective à la palpation de l’épicondyle et à l’extension contre résistance du poignet ou du 3e doigt, qui reproduisent la douleur typique au coude.
Les examens d’imagerie ne sont pas obligatoires, mais on demande souvent une radio (elle montre parfois une calcification) et une échographie qui confirme l’atteinte des tendons : signal hypoéchogène, parfois fissuration tendineuse plutôt un stade évolué.
Un électromyogramme pourra être demandé, plutôt pour éliminer un syndrome du canal carpien dont l’association n’est pas rare. La compression de la branche motrice du nerf radial est par contre rarement mise en évidence sur l’EMG.
• Que faire devant une épicondylite récente ?
- – La mise au repos est avant tout nécessaire, avec éviction des gestes qui ont provoqué l’épicondylite. Cela peut bien sûr être difficile dans un contexte d’activité professionnelle, et nécessitera un arrêt plus ou moins long.
- – Les antalgiques et les anti-inflammatoires sont prescrits pour soulager la douleur.
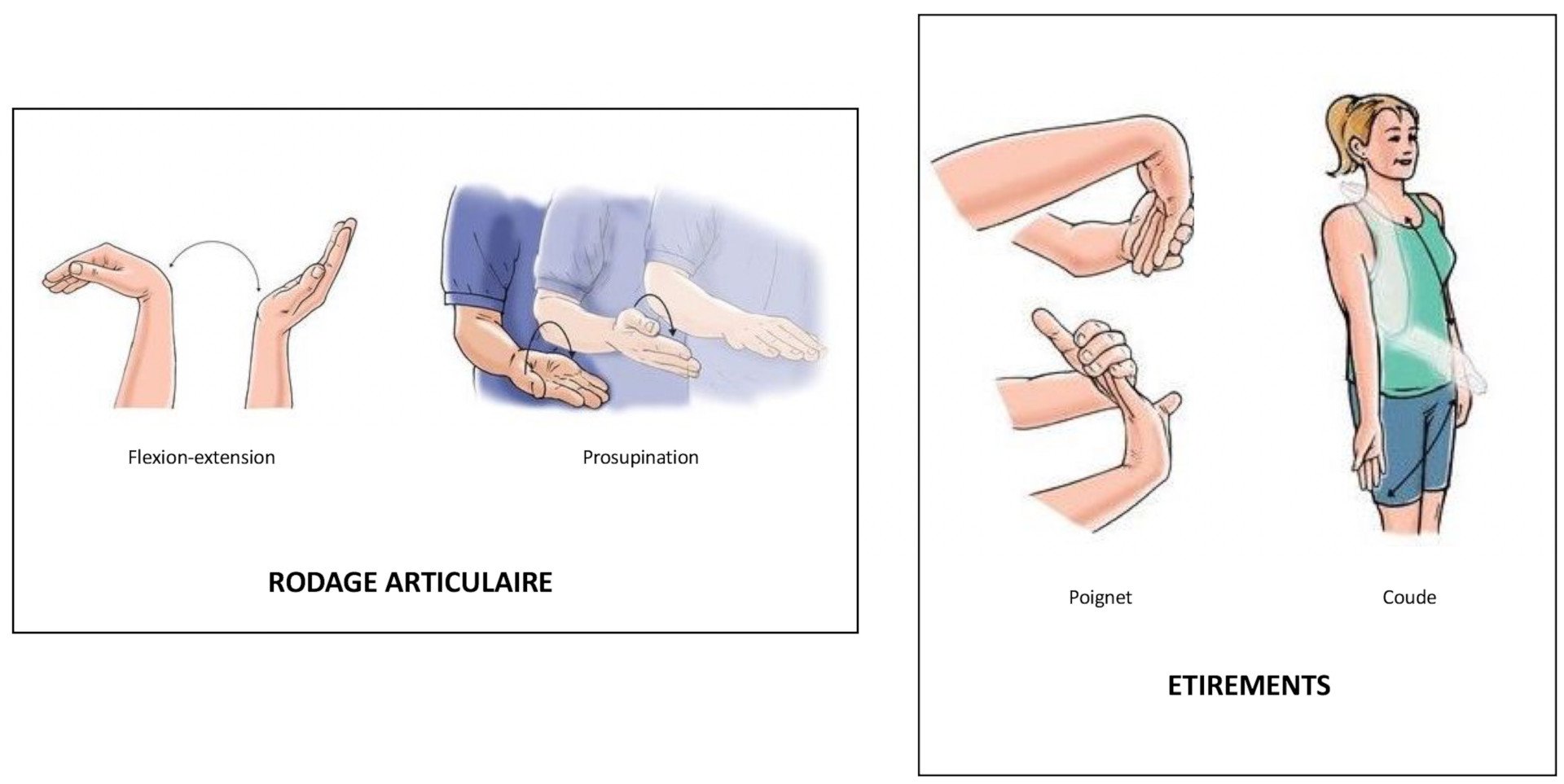
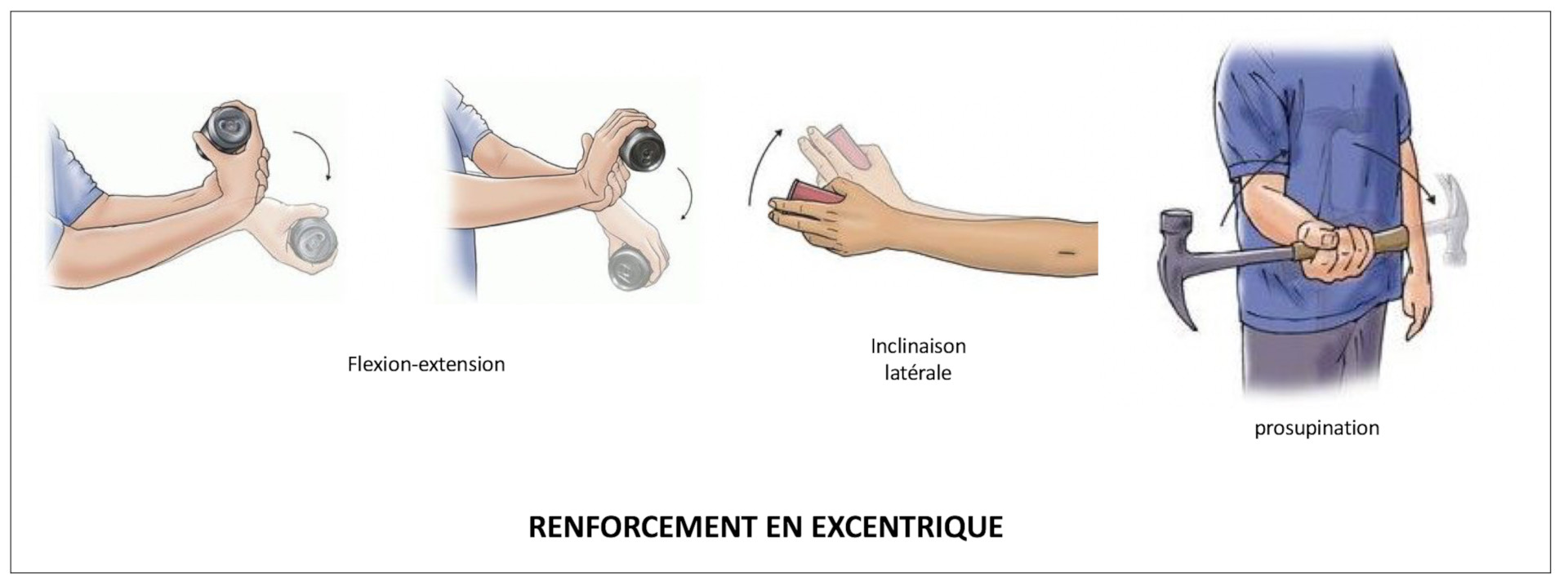
- – La kinésithérapie nous semble le traitement le plus efficace à ce stade ; elle doit suivre un protocole rigoureux et ne pas se limiter à la physiothérapie : il faut peu à peu restaurer l’équilibre musculaire perturbé à l’origine de l’épicondylite. L’autorééducation a une part importante.
Des orthèses sont prescrites en complément, notamment une orthèse de repos du poignet à garder la nuit, qui va détendre les muscles épicondyliens.
Voici une proposition de traitement de kinésithérapie : Protocole de Pernot-Comtet (fichier PDF)
- – Il existe de nombreux autres traitements dont l’efficacité est plus aléatoire ; les ondes de choc par exemple sont souvent prescrites. Il faut éviter de les mettre en œuvre à la phase aiguë. Nous sommes réservés quant à l’utilisation des infiltrations, qui certes peuvent soulager une douleur intense mais à moyen terme perturbent les mécanismes de cicatrisation tendineuse.
Sur un traitement médical bien conduit, l’évolution se fera de manière favorable sur plusieurs mois, souvent jusqu’à un an.
• Que faire devant une épicondylite chronicisée ?
On parle de formes rebelles dans un délai de plus de six mois d’évolution. Le plus important est d’identifier de traiter les causes de cette évolution, adaptation d’un protocole de rééducation, adaptation des activités professionnelles, ce qui nécessite une collaboration étroite avec le médecin du travail.
Quelle est la place de la chirurgie ? Elle ne doit être envisagée qu’en cas d’échec d’un traitement médical bien conduit et ne saurait s’envisager avant un an d’évolution. Elle va concerner les formes rebelles avec des lésions tendineuses avancées, mises en évidence sur l’IRM, ou une compression associée de la branche motrice du nerf radial.
Le but est de diminuer la tension des muscles épicondyliens au niveau de leur attache osseuse par un geste de désinsertion, associé dans certain cas à une libération du nerf radial.
Quel geste réalise-t-on ?
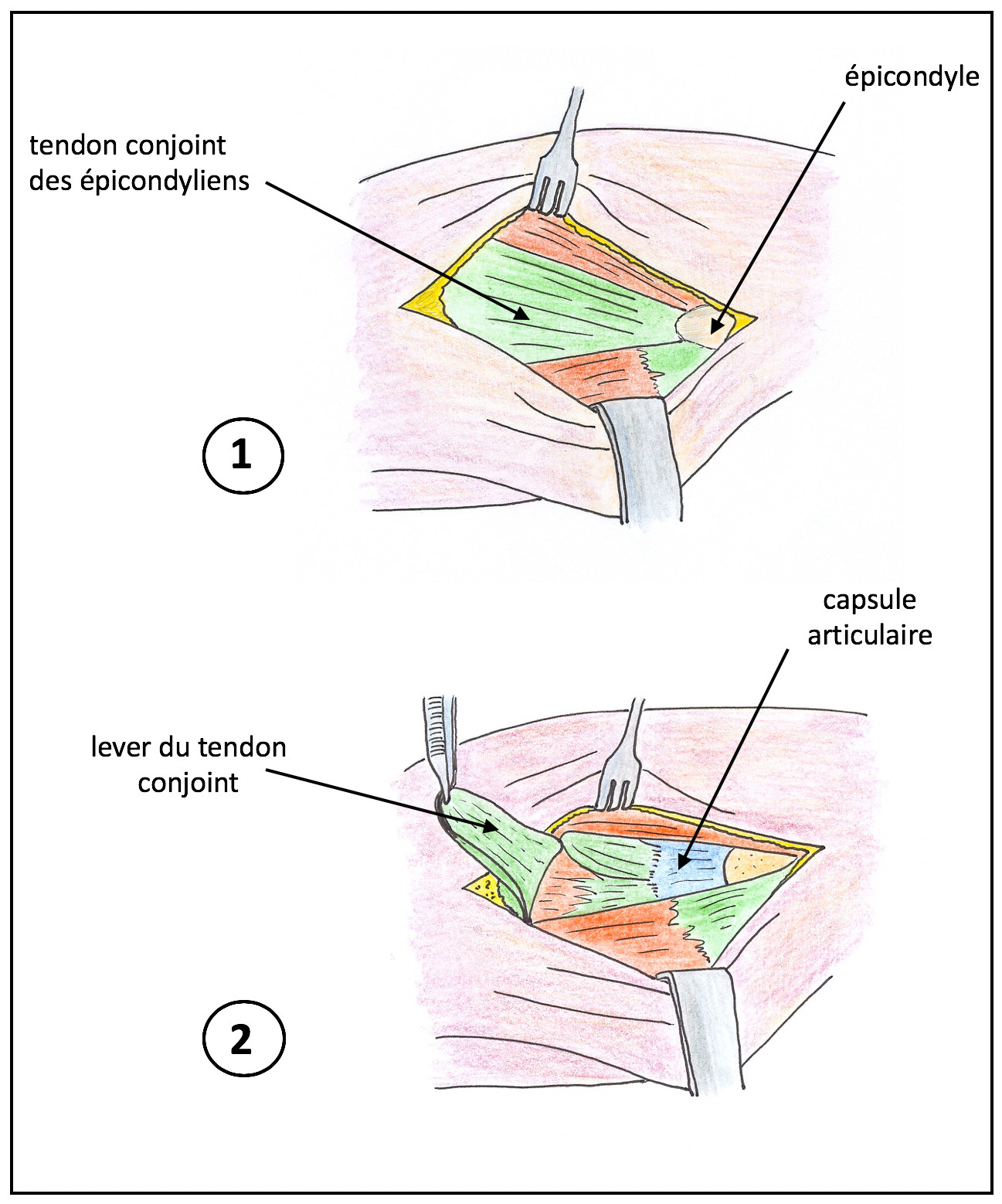
L’intervention va détacher les tendons pathologiques de leur insertion sur l’épicondyle (on parle de désinsertion musculo-tendineuse) et enlever les tissus tendineux dévitalisés. Le muscle va garder sa fonction car il reste attaché aux muscles voisins et à leur enveloppe. Mais comme il ne tire plus sur l’os, la douleur diminue. Cette technique est adaptée à la plupart des épicondylites chroniques.
- • L’hospitalisation : Elle se déroule en ambulatoire, sur une demi-journée. Votre sortie se fera une à deux heures après l’intervention.
- • L’anesthésie : elle se fait sous anesthésie locorégionale (bloc plexique) qui garantira une indolence complète de votre membre opéré dans les heures qui suivront l’intervention.
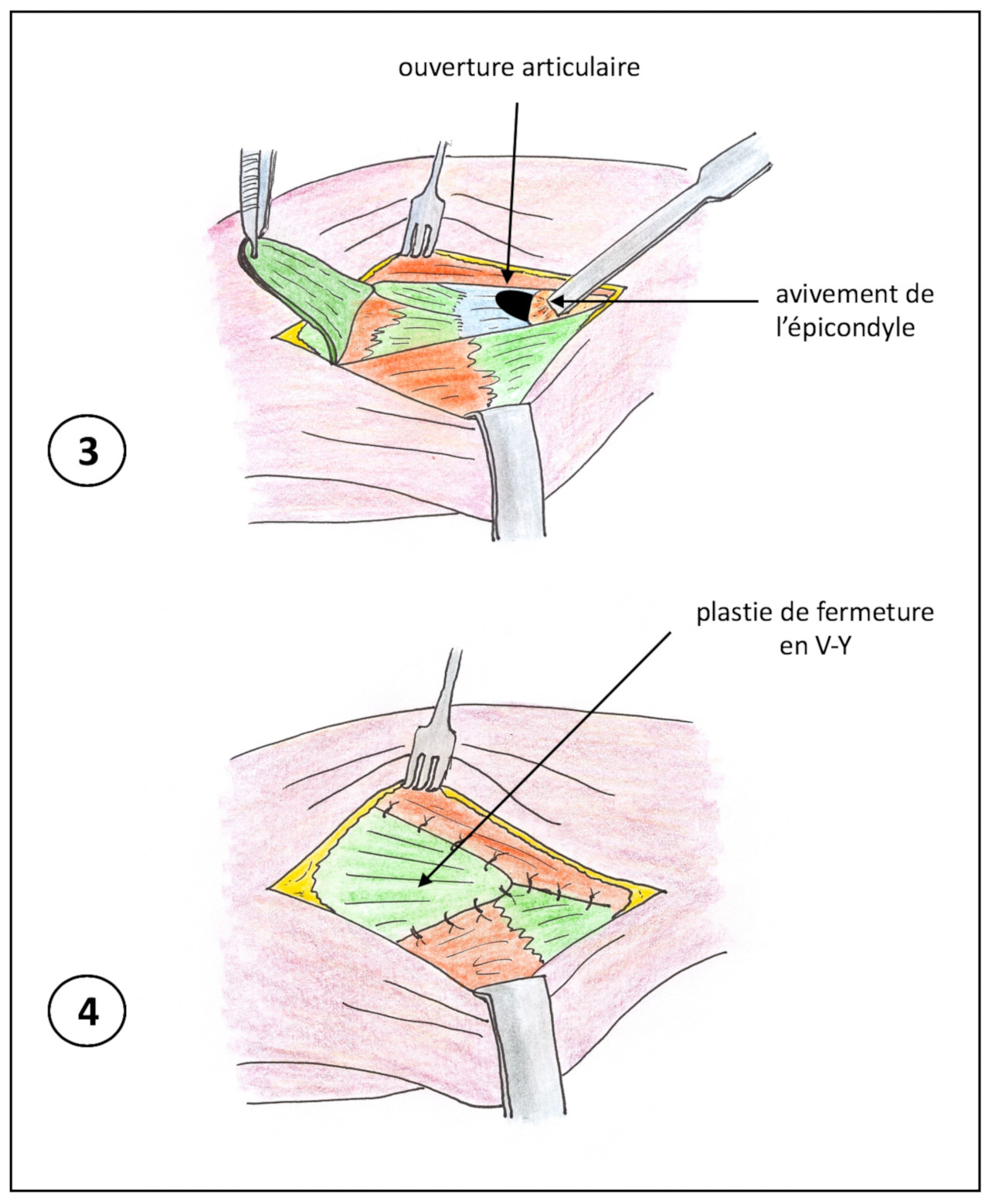
- • L’intervention : Elle se fait par une courte incision sur la face latérale du coude ; on va désinsérer progressivement une partie des tendons épicondyliens sur leur attache osseuse (en principe un seul tendon qui est le 2e radial) et enlever (exciser) les parties dévitalisées de ce tendon ; la zone d’attache osseuse sera avivée pour favoriser la cicatrisation.
Si le nerf interosseux est comprimé, l’incision pourra être agrandie vers le bas afin de libérer ce nerf.
Les muscles écartés sont ensuite suturés sur une plastie d’allongement avec un drainage qui sera enlevé avant votre départ.
Une attelle immobilisant le poignet est mise en place.
- • Votre départ se fera une à deux heures après votre intervention. Nous vous remettrons les différents documents et ordonnances nécessaires, ainsi qu’un arrêt de travail et un rendez-vous de contrôle fixé au bout de 3 semaines.
Comment se déroulent les suites post-opératoires ?
– votre attelle sera conservée durant les trois semaines qui suivent l’intervention : elle maintient votre poignet étendu ce qui soulage la zone de réparation tendineuse. Elle pourra être enlevée pour s’habiller, se laver et manger mais devra être conservée la nuit.
N’hésitez pas à mobiliser votre coude durant cette période, cela ne sollicite pas anormalement les tissus réparés, et évite qu’il ne s’enraidisse.
La douleur peut rester présente plusieurs jours, dans ce cas prenez rigoureusement les médicaments qui vous sont prescrits et n’hésitez pas à appliquer du froid sur la zone opérée.
La première visite a lieu trois semaines avant l’intervention, elle permet de vérifier comment votre coude cicatrise, le niveau de la douleur résiduelle.
– La rééducation sera débutée après la 3ème semaine post-opératoire, à l’issue de la première visite de contrôle. Le but de la rééducation sera d’abord de retrouver toute la mobilité articulaire, de lutter contre les douleurs résiduelles et d’entretenir la tonicité des muscles mais sans les renforcer à ce stade.
– La seconde visite de contrôle est prévue à deux mois de l’intervention. À ce stade, la mobilité doit être complètement restituée et les douleurs ne doivent plus être permanentes. Toutefois, la force de serrage est souvent encore très diminuée et la rééducation va pouvoir maintenant renforcer les différents groupes musculaires au niveau de votre coude.
– Reprise d’activités : la conduite automobile est possible au-delà du premier mois de l’opération. Des sports légers (natation, footing) sont possibles après les six premières semaines et les sports de contact seront progressivement repris au-delà de deux mois post-opératoires, selon la mobilité et la force musculaire.
La reprise des activités professionnelles sera dictée par votre type de travail. Les patients opérés ont souvent un travail nécessitant des efforts importants au niveau des membres supérieurs, aussi un minimum de trois mois est la règle avant la reprise d’activités professionnelles dans de bonnes conditions.
Quelles complications peuvent survenir ?
– La plus fréquente est la raideur post-opératoire qui peut demander plusieurs semaines pour récupérer ; elle peut parfois s’intégrer dans le cadre d’une réaction algodystrophique.
– les complications non spécifiques relatives à toute intervention sont l’infection, l’hématome post-opératoire ou les complications neurologiques.
– à moyen terme, la récidive n’a jamais totalement exclue mais très rare. Plus souvent, il peut exister des douleurs résiduelles qui réapparaissent lors d’efforts, et une perte de force qui peut pénaliser la reprise des activités professionnelles antérieures.
QU’EST-CE QU’UNE EPITROCHLEITE ?
C’est une pathologie moins fréquente qui correspond aux douleurs de la face interne du coude ; c’est un peu l’affection “en miroir” de l’épicondylite.
- – C’est une lésion des tendons dits “épitrochléens” qui représentent le point d’attache au coude des muscles fléchisseurs du poignet et des doigts.
- – C’est une pathologie de surmenage tendineux, qui peut être causée par un entraînement inadapté chez le sportif (plus souvent le grimpeur que le golfeur), ou un défaut d’ergonomie du poste de travail pour les causes professionnelles.
- – Les douleurs sont situées à la face interne du coude, elles irradient volontiers jusqu’au poignet et souvent aux deux derniers doigts de la main. Elles sont parfois associées à des troubles sensitifs à ce niveau qui mettent en jeu une irritation du nerf ulnaire. La douleur est provoquée par la pression d’un point précis situé en avant de l’épitrochlée, qui reproduit en général la douleur de manière aiguë.
- – Les traitements sont assez superposables à ceux proposés pour l’épicondylite : avant tout limiter les mouvements qui causent la douleur, associé à des traitements médicaux : antidouleurs, glaçage local, rééducation privilégiant les massages transverses profonds et les étirements.
La chirurgie est exceptionnellement indiquée et réalise une désinsertion limitée des tendons sur l’épitrochlée.