La compression du nerf ulnaire au coude
Qu’est-ce que le nerf ulnaire ?
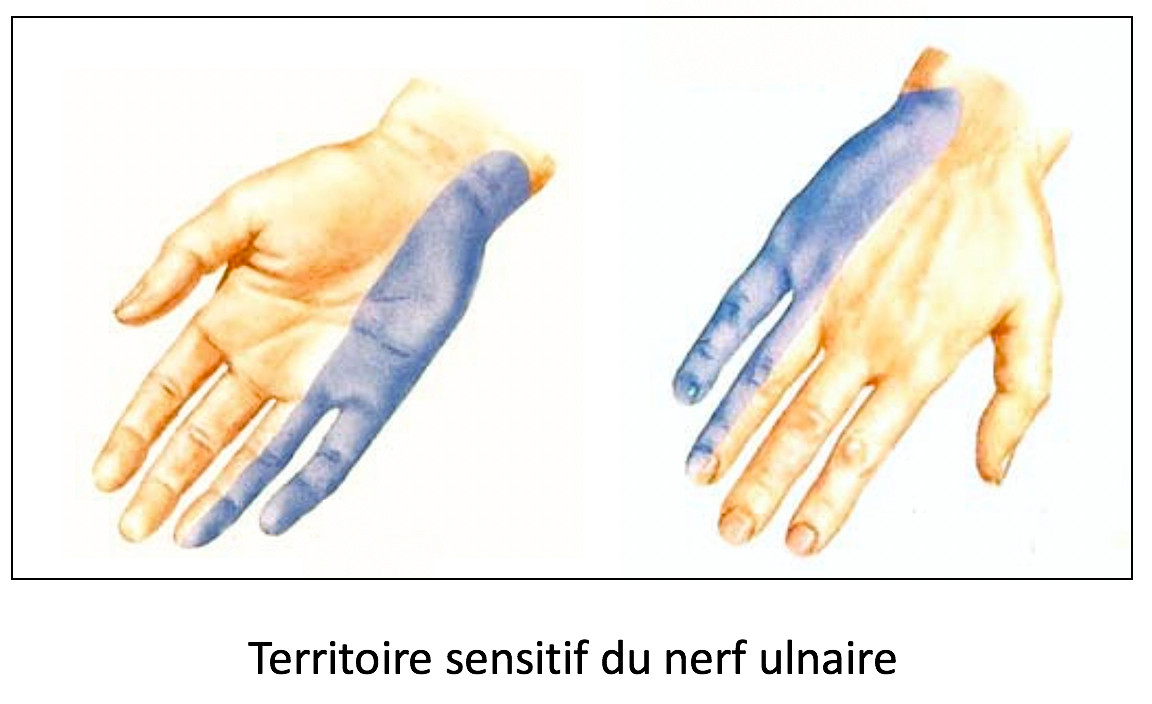
C’est un nerf destiné principalement à la main, qui donne la sensibilité des 4ème et 5ème doigt et surtout la plupart de ses fonctions motrices. Il permet à la fois les mouvements de force, mais aussi de précision pour la pince entre le pouce et les autres doigts.
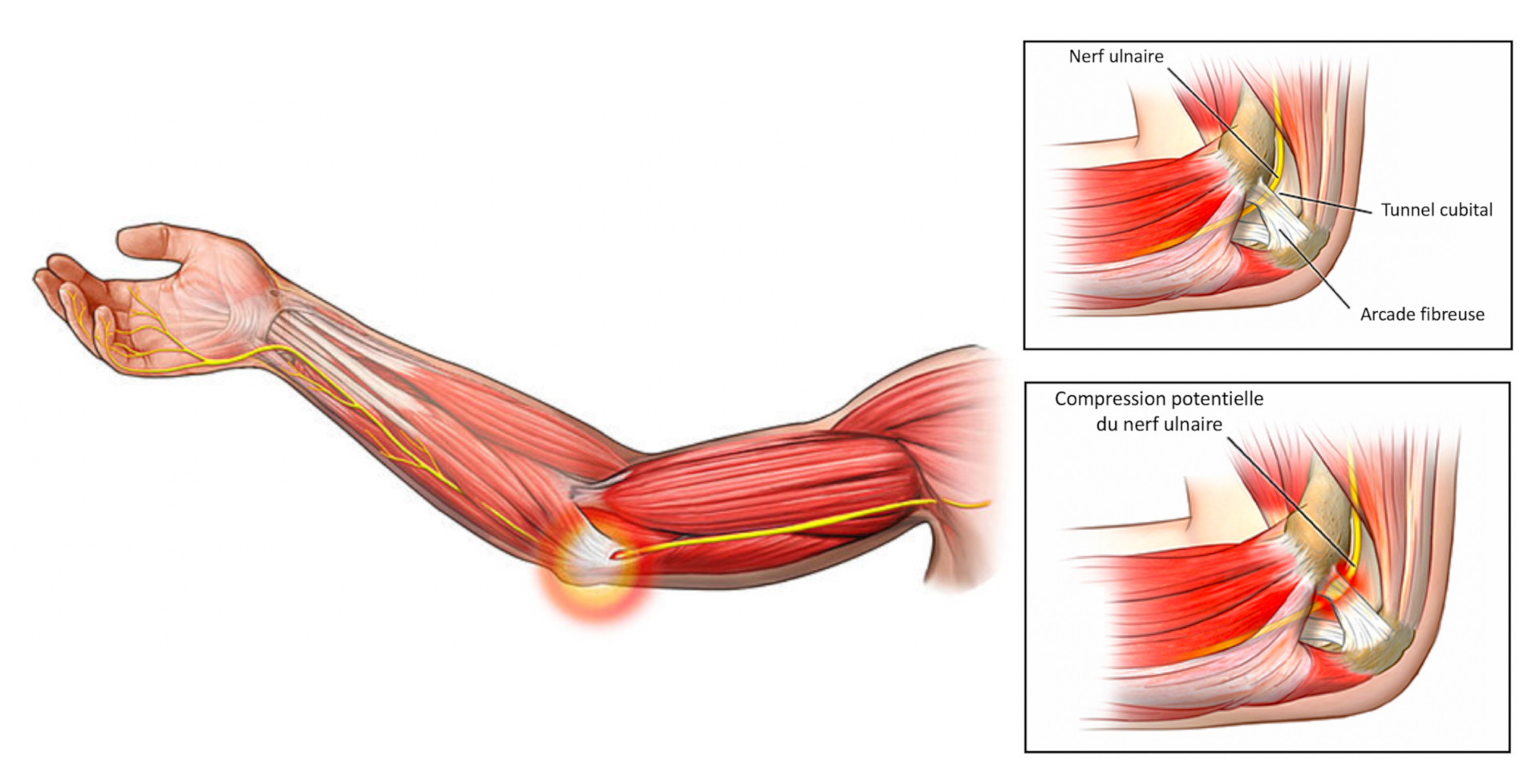
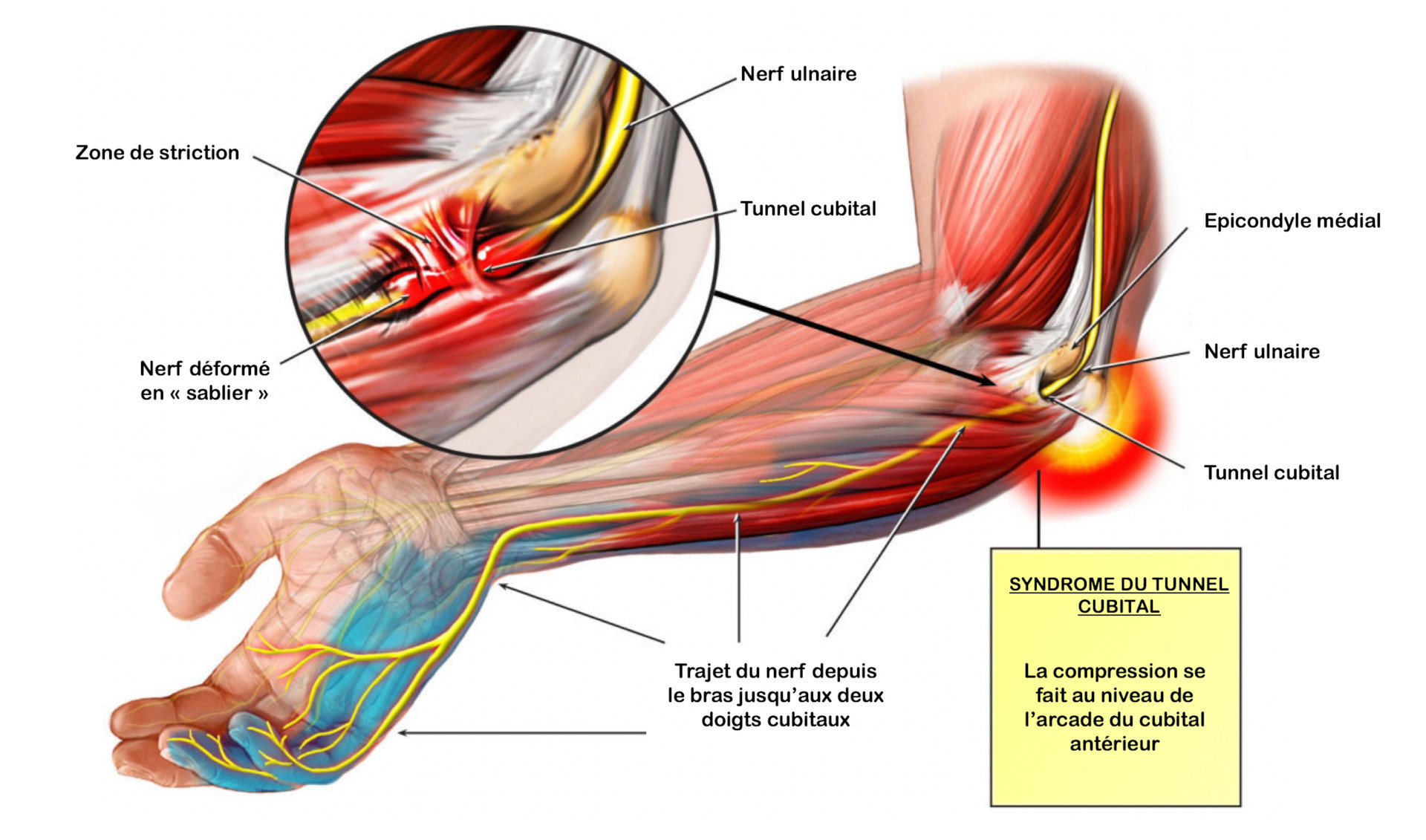
Il chemine depuis la colonne vertébrale à la face interne du bras et traverse le coude dans un défilé ostéofibreux étroit, d’abord un tunnel fibreux entre l’épitrochlée et l’olécrâne, puis il passe sous l’arcade fibreuse d’Osborne.
Pourquoi le nerf ulnaire va-t-il souffrir au coude ?
Lorsque l’on plie le coude, le nerf ulnaire doit glisser librement derrière l’épitrochlée, comme le ferait une corde sur une poulie. S’il y a un obstacle dans le défilé ostéofibreux, le nerf sera bloqué et va s’étirer puis souffrir lorsqu’on plie le coude.
Ces blocages peuvent être liés à une modification des conditions locales (contusion du coude, séquelles de fracture qui rétrécissent le défilé ostéofibreux), à une hyperutilisation du coude qui inflamme le défilé (sports, activités professionnelles) ou à une position prolongée en flexion du coude, comme cela peut se produire la nuit lorsqu’on a l’habitude de dormir les coudes pliés ; on parle de “compression positionnelle”.
Une autre cause est liée à une hypermobilité du nerf : il se subluxe en avant lorsque le coude est fléchi car son défilé ostéofibreux est trop large.
Que faire devant une compression du nerf ulnaire au coude ?
Les premiers signes qui alertent sont des troubles de la sensibilité : sensations de fourmillement des 4ème et 5ème doigts de la main, qui peuvent parfois survenir la nuit.
On constate une perte de force, une difficulté pour serrer les objets, une maladresse.
Plus tardivement, des signes de paralysie motrice peuvent apparaître : difficultés pour écarter les doigts, tenir fermement un objet entre le pouce et l’index ; les deux doigts peuvent se fléchir et prendre l’aspect d’une “griffe” : il s’agit alors d’une forme déjà avancée.
Comment se fait le diagnostic ?
- – À la consultation, on recherche des troubles de la sensibilité (baisse de la perception d’un filament fin qui effleure la pulpe des 4ème et 5ème doigt), une faiblesse des muscles de la main en écartant les doigts contre résistance ou en essayant de retenir une feuille de papier entre le pouce et l’index (signe de Froment).
- – Des examens d’imagerie seront utiles : la radiographie recherche des séquelles de fracture, l’échographie peut mettre en évidence un nerf épaissi dans son défilé, ou une subluxation antérieure.
- – Mais l’électromyogramme est l’examen indispensable : cet examen, réalisé par un neurologue, mesure la vitesse de passage de l’influx nerveux au niveau de la zone de souffrance du nerf. Il permet de confirmer le diagnostic et le site de la compression, l’importance et l’ancienneté de la souffrance et ainsi d’apprécier les chances de récupération.
Quelle prise en charge devant une compression du nerf ulnaire ?
– Le traitement médical sera souvent proposé d’emblée surtout si l’atteinte est peu avancée :
* limiter les contraintes coude fléchi
* limiter la flexion prolongée du coude la nuit : on confectionne une orthèse qui bloque le coude à 30° de flexion ;
cette orthèse devra être portée 2 à 3 mois pour avoir une efficacité.
* exercices de rééducation destinés à améliorer le glissement du nerf au niveau du coude.
- – La chirurgie sera discutée si les troubles évoluent malgré un traitement médical bien conduit, ou en cas d’atteinte d’emblée importante :
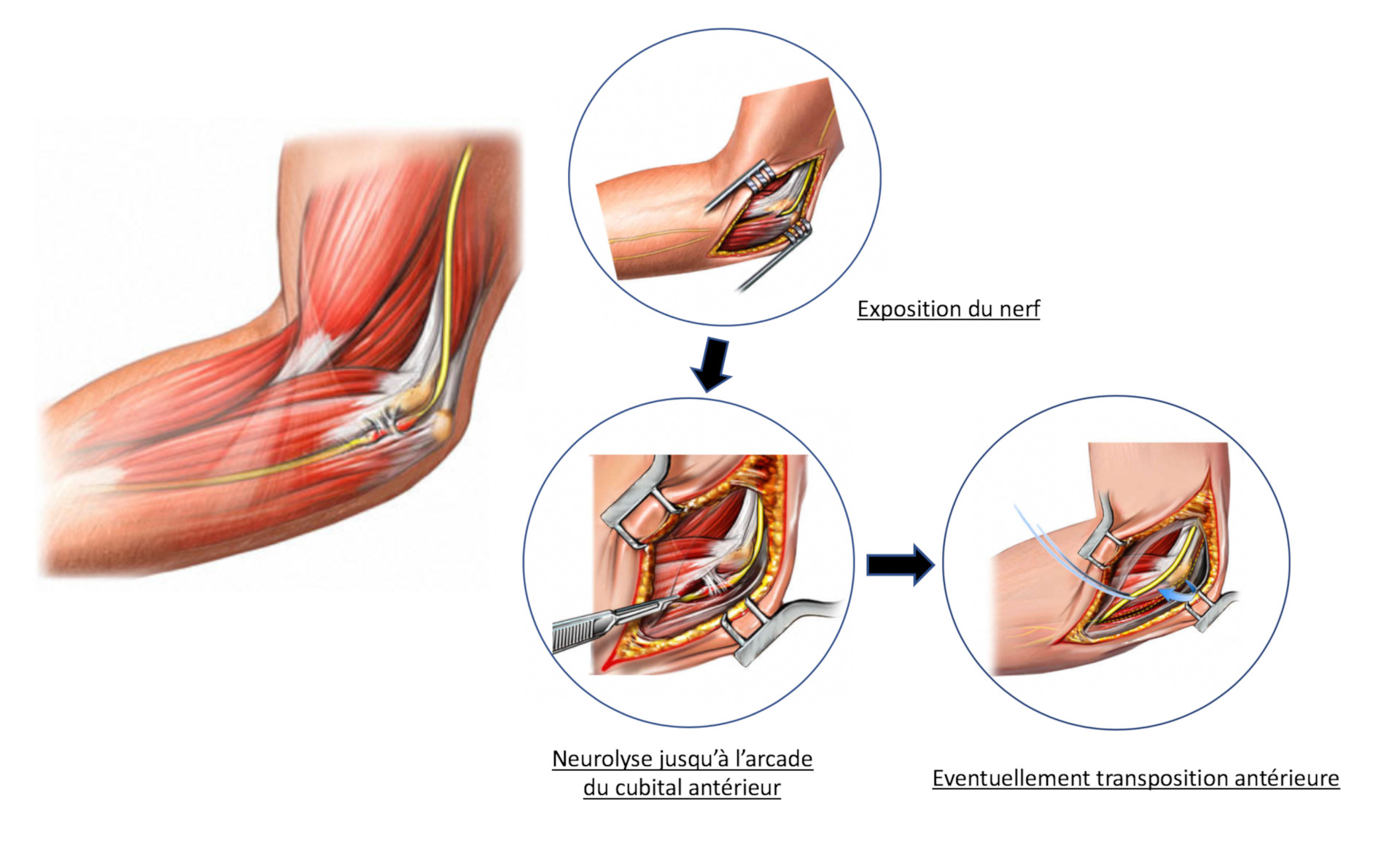
* Chaque fois que possible on envisage un geste de neurolyse simple, qui décomprime le nerf au niveau de l’arcade d’Osborne.
* En cas de forme avancée ou d’instabilité du nerf, une transposition antérieure sera réalisée : le nerf est sorti de la gouttière cubitale, et posé sur les muscles épitrochléens ce qui permet de diminuer sa course lorsque le coude est fléchi.
Quel geste réalise-t-on ?
L’intervention va décomprimer le nerf simplement en sectionnant l’arcade fibreuse en aval de l’épitrochlée. Cette technique est adaptée à la plupart des compressions chroniques, la transposition antérieure est plutôt adaptée aux récidives et aux instabilités du nerf.
- • L’hospitalisation : Elle se déroule en ambulatoire, sur une demi-journée. Votre sortie se fera une à deux heures après l’intervention.
- • L’anesthésie : elle se fait sous anesthésie locorégionale (bloc plexique) qui garantira une indolence complète de votre membre opéré dans les heures qui suivront l’intervention.
- • L’intervention : elle se fait par une courte incision transversale, de 2 cm environ, juste en aval de l’épitrochlée. Les tissus sont écartés en préservant les rameaux nerveux superficiels, et le nerf repéré à sa sortie du tunnel ostéofibreux épitrochléo – olécrânien. L’arcade fibreuse du muscle cubital antérieur est incisée, et le nerf libéré sur les 3 cm en aval en ouvrant le fascia d’Osborne.
Lorsqu’il faut réaliser une transposition antérieure, l’incision est un peu plus longue, en arc de cercle, car il faut libérer le nerf jusqu’à la partie basse du bras puis le faire glisser sur l’attache des muscles épitrochléens où il sera stabilisé par une petite languette fibreuse. Un drainage sera mis en place dans ce cas.
Les tissus sont ensuite refermés et aucune immobilisation n’est nécessaire.
- • Votre départ se fera une à deux heures après votre intervention, le drainage éventuel sera retiré à ce moment. Nous vous remettrons les différents documents et ordonnances nécessaires, ainsi qu’un arrêt de travail et un rendez-vous de contrôle fixé au bout de 3 semaines.
Comment se déroulent les suites post-opératoires ?
N’hésitez pas à mobiliser votre coude durant cette période, cela ne sollicite pas anormalement les tissus réparés, et évite qu’il ne s’enraidisse. Il faut éviter de forcer avec la main pendant les trois premières semaines surtout en cas de transposition antérieure.
La douleur peut rester présente plusieurs jours mais est rarement importante, dans ce cas prenez rigoureusement les médicaments qui vous sont prescrits et n’hésitez pas à appliquer du froid sur la zone opérée.
La première visite a lieu trois semaines avant l’intervention, elle permet de vérifier comment votre coude cicatrise, et l’amélioration des troubles sensitifs ; selon leur importance, un engourdissement peut encore être présent ainsi qu’une faiblesse de la main.
La reprise de la plupart des activités fera à partir de là, plus ou moins rapidement selon l’importance de la souffrance initiale du nerf. Un arrêt de travail est envisageable entre 3 et 6 semaines.
Quelles complications peuvent survenir ?
- – Des complications non spécifiques, hématome post-opératoire, infection sont possibles mais très rares.
- – De petits nerfs superficiels peuvent être lésés et entraîner une zone d’insensibilité en aval de la cicatrice.
- – Un syndrome algodystrophique est toujours possible, responsable de douleurs, de raideur de la main avec une évolution qui s’étale sur plusieurs mois.
- – Le résultat peut être incomplet surtout en cas de forme avancée, avec notamment des troubles moteurs séquellaires